Les maladies infectieuses créent de nombreux problèmes dans les cliniques médicales, où les gens sont très susceptibles d’être infectés par des maladies dangereuses et leur corps est particulièrement vulnérable. Les processus infectieux associés à la fourniture de soins médicaux sont des causes courantes de l'apparition de maladies et de l'augmentation du nombre de décès, ce qui crée de graves problèmes pour le système de santé et sa composante financière. Il devrait donner une description générale de la prévention de l'AIPS.
Définition du terme
Les infections associées aux soins médicaux dispensés à l'homme sont dues à la propagation de virus, de bactéries et de champignons dans le corps humain. La défaite de telles maladies peut survenir n'importe où, mais dans les cliniques, cela devient un problème particulièrement dangereux.
Beaucoup d'AIPS apparaissent à la suite de bactéries présentes dans le corps humain avant l'infection et peuvent provoquer une transmission croisée entre patients ou entre le patient et le professionnel de la santé.
L'environnement général de la clinique peut également entraîner la propagation de microorganismes pathologiques dans l'air, l'eau et la surface. Les patients dans un établissement médical sont plus sensibles à la maladie que la population en général. Par exemple, les prématurés, les personnes âgées et les patients dont les défenses immunitaires sont affaiblies courent un risque particulier.
AIPS - le problème de la modernité
Compte tenu de la caractéristique générale, la définition de l'AIPS, la prévention de ce phénomène devrait faire l'objet d'une attention particulière. C'est l'une des priorités du système de santé. Dans de nombreux pays à revenu élevé, les établissements médicaux régionaux et nationaux, ainsi que les cliniques et les hôpitaux, appliquent des mesures préventives, surveillent l’état des patients et établissent divers rapports. Malgré la diminution du nombre de cas de maladies, l’affection par l'AIPS est restée relativement fréquente, en particulier chez les personnes à risque.
Parmi les patients en USI dans les pays développés, au moins 25-30% des épisodes d'AIPS se produisent. Dans les pays à faible revenu, les problèmes liés au concept de prévention des infections urinaires se compliquent. Les infrastructures dans ces pays sont trop pauvres et le niveau d'hygiène et d'assainissement n'est pas assez élevé. Selon une estimation générale de l'OMS, les infections survenant chez l'homme dans les USI des pays du tiers monde se produisent au moins plusieurs fois plus souvent que dans les pays développés à revenu stable. Les infections associées à une infection instrumentale peuvent se produire jusqu'à 13 fois plus souvent qu'aux États-Unis.

Qu'est-ce que l'AIPS signifie?
Les infections urinaires comprennent un grand nombre d'infections, y compris les infections des voies urinaires, la propagation de l'infection sur le site de la chirurgie (dans les pays à faible revenu annuel), des lésions du système respiratoire, du flux sanguin et du tractus gastro-intestinal. L'apparition de micro-organismes particulièrement résistants aux antimicrobiens provoque la propagation de l'agent actif et augmente la gravité des processus infectieux.
La clinique, où l’incidence des infections urinaires est élevée, est confrontée à de graves problèmes de traitement des patients. Cela entraîne des coûts de revient élevés, des critiques négatives et une dégradation de la réputation.
L'IAH est une lésion qui survient chez un patient lors de son admission dans un établissement médical au cours des 8 prochaines heures, ou un peu plus.Chez les patients des services chirurgicaux, l’infection commence dans la plupart des cas 3 mois après l’opération ou un an si l’opération a été réalisée sur des os et des articulations.
Mesures de diagnostic
Compte tenu des moyens de prévention de l'AIPS, il convient de noter que, dans ce processus, une surveillance régulière et complète de tous les patients de l'hôpital joue un rôle important. Cette surveillance devrait viser à détecter rapidement les maladies infectieuses, en particulier dans les unités de soins intensifs et parmi les groupes de patients particulièrement exposés.
Afin de déterminer avec précision l'origine de l'infection, la sensibilité aux antimicrobiens et de choisir le traitement antimicrobien approprié pour lutter contre la maladie, une procédure de diagnostic in vitro est utilisée. En outre, il est important d'identifier et de limiter avec précision les maladies épidémiques possibles en observant les patients à risque. De telles mesures aident à prendre des mesures opportunes pour prévenir les infections urinaires et éliminer l’apparence d’une source d’infection.
Qu'est-ce qui peut mener à l'émergence d'un IAM dans l'institution? Ceux-ci incluent les types d'agents pathogènes suivants:
- Staphylococcus aureus;
- les entérocoques;
- les streptocoques;
- entérobactéries résistantes au carbolène;
- entérobactéries, qui aident à produire des bêta-lactamases à spectre étendu.
Mesures de prévention de la lésion
Il est important de prendre des mesures pour prévenir les infections urinaires chez certains patients et dans l’ensemble de l’institution médicale.
La surveillance de l'environnement dans un hôpital comprend les éléments suivants:
- vérification régulière de l'air, de l'eau et des surfaces;
- contrôle strict du nettoyage et du lavage régulier du matériel, traitement sanitaire des locaux;
- si nécessaire, le patient est isolé du reste.
En outre, les méthodes de prévention de l’AIPS incluent le contrôle de la propagation de l’infection:
- surveillance des patients à risque;
- respect des règles d'hygiène des mains et des procédures d'hygiène complètes;
- respecter toutes les conditions sanitaires pendant le traitement;
- utilisation appropriée des agents antimicrobiens;
- l'utilisation de cathéters seulement avec un certain besoin.
Surveillance attentive de l'état de l'établissement médical:
- élimination des épidémies;
- notification automatique des processus infectieux particulièrement résistants aux agents antimicrobiens utilisés;
- transfert et gestion de l'information;
- rapports coordonnés de haut niveau;
- surveillance et suivi d'une éventuelle épidémie.
Mesures thérapeutiques
La mise en œuvre de mesures thérapeutiques pour la prévention de la PIA dans un établissement médical comprend:
- traitement des maladies de masse avec des agents antimicrobiens;
- si possible, il est recommandé de procéder à l'élimination temporaire de certains équipements médicaux (par exemple, des cathéters);
- suivi thérapeutique pour aider à achever prochainement le traitement antimicrobien.
Mesures préventives spéciales et standard
La prévention de l'AIPS est divisée en standard et spéciale. Les mesures standard sont des procédures quotidiennes régulières effectuées pour réduire le risque de propagation de la maladie parmi les patients d'un établissement médical et parmi les employés. Les mesures spéciales ne s'appliquent que lorsque les mesures standard ne sont pas pleinement mises en œuvre.
Les précautions standard incluent la manipulation correcte des mains, l'utilisation d'équipements de protection spéciaux par le personnel médical, le stockage et l'utilisation corrects d'instruments tranchants et l'élimination rapide des dispositifs jetables usagés.
Le traitement manuel est divisé selon les méthodes suivantes:
- Lavage simple des mains.Ce traitement élimine la saleté et la flore de transit qui se propagent à travers la peau de l'agent de santé en contact avec un patient malade ou des objets environnementaux contaminés.
- Antiseptiques hygiéniques. Élimination ou destruction complète de la microflore transitoire d'un employé d'un établissement médical.
- Antiseptiques chirurgicaux. Elle consiste à éliminer ou à détruire la microflore de transit et à en réduire le nombre à l’aide d’une flore résidente antiseptique.
Caractéristiques du traitement manuel
Dans la prophylaxie de l'AIPS, en fonction de la thérapie effectuée et du niveau requis de propreté de la peau des mains du personnel médical, un traitement hygiénique ou chirurgical des mains est choisi.
L'administration dans la préparation du concept de prévention de l'AIPS adhère aux règles suivantes:
- Pour obtenir un effet spécial et une désinfection complète de la peau des mains, un certain nombre de règles doivent être suivies. Il est nécessaire de garder les ongles dans un état soigné, de les couper régulièrement, pour éviter la présence de vernis sur les ongles. Ne pas étendre vos ongles. Tous les bijoux et autres objets étrangers doivent être enlevés. Avant le traitement hygiénique des mains, il est également important que le chirurgien enlève les bracelets, les montres et autres accessoires. Lorsque vous vous séchez les mains, utilisez des serviettes en papier ou des essuie-tout jetables. Lors de la manipulation des mains avec des chirurgiens, utilisez exclusivement des serviettes en tissu stériles.
- Le traitement hygiénique des mains est mis en oeuvre par contact direct avec le patient, avec la peau intacte du patient (lors de la mesure de la pression artérielle par exemple), avec les secrets du corps, de ses muqueuses et de ses plaies. De même, une procédure similaire est nécessaire avant de prendre en charge le patient, après avoir utilisé des instruments médicaux et d'autres objets se trouvant à côté du patient, après avoir traité une personne présentant un processus inflammatoire purulent, après un contact avec des appareils et des surfaces sales.
- Le traitement hygiénique des mains s'effectue en se lavant les mains à l'eau et au savon, ce qui aide à éliminer les salissures et à réduire considérablement le nombre de micro-organismes présents sur la peau. Le traitement des mains est également effectué avec un antiseptique cutané afin de réduire au minimum le nombre de microorganismes pathogènes.
- Pour se laver les mains, on utilise du savon liquide avec un distributeur. Les mains sont essuyées avec une serviette jetable.
- Lors de l'utilisation d'un distributeur, une nouvelle portion de savon liquide y est versée après désinfection préalable et lavage. Il est préférable d’utiliser des distributeurs coudés et des distributeurs sur les cellules photoélectriques.
Quand il est important de manipuler vos mains:
- avant le début et à la fin de la journée de travail;
- en contact avec le patient;
- en mettant des gants;
- avant toute thérapie;
- en mangeant de la nourriture;
- lorsque vous travaillez sur le clavier.
Exigences de l'outil
Tous les employés d’un établissement médical doivent connaître les caractéristiques générales de la prévention des infections urinaires. Ils doivent éviter toute blessure avec les scalpels, les aiguilles et autres instruments tranchants au cours des procédures médicales, de la désinfection des instruments et de l'élimination des instruments déjà utilisés.
Les principales règles pour manipuler des instruments tranchants:
- appliquez l'aiguille et la seringue une seule fois, puis jetez-les immédiatement;
- Mettez et retirez l'aiguille de la seringue à l'aide de colliers spéciaux;
- avertir un autre employé du transfert d'un instrument tranchant;
- pour éviter le transfert d'outils coupants de main en main, utilisez un plateau spécialisé à cet effet;
- au lieu de scalpels avec une extrémité nette, il est préférable d'utiliser un outil à extrémité émoussée;
- Ne couvrez pas les aiguilles avec un bonnet;
- Ne pas plier ni casser les aiguilles après utilisation;
- Ne retirez pas les aiguilles de la seringue avant d’effectuer un traitement hygiénique;
- Immédiatement après le traitement, il est important de placer les seringues, aiguilles, lames et autres objets tranchants et tranchants jetables dans un récipient séparé.De tels conteneurs ont une désignation visuelle, doivent également être complètement étanches à l'air et ne pas avoir d'ouvertures. Le conteneur doit être aussi proche que possible du médecin spécialiste pendant le traitement;
- Manipuler les aiguilles et les seringues avant de les jeter.
Qu'est-ce qui est interdit lors de l'utilisation d'outils tranchants?
- Ne mettez pas de capuchon sur les aiguilles usagées. Après utilisation, la seringue avec l'aiguille est placée dans un récipient résistant à la perforation. Dans certains cas, si nécessaire, pour séparer l'aiguille de la seringue, il convient de les couper proprement et en toute sécurité.
- Tous les outils tranchants utilisés ne doivent pas être jetés dans des récipients perforés.

Stérilisation et désinfection en clinique
Tous les dispositifs médicaux utilisés pour le traitement invasif doivent être stériles. Les outils peuvent être jetables et achetés dans un emballage stérile séparé. Les instruments et appareils réutilisables nécessitent une désinfection régulière, un nettoyage avant stérilisation et une stérilisation.
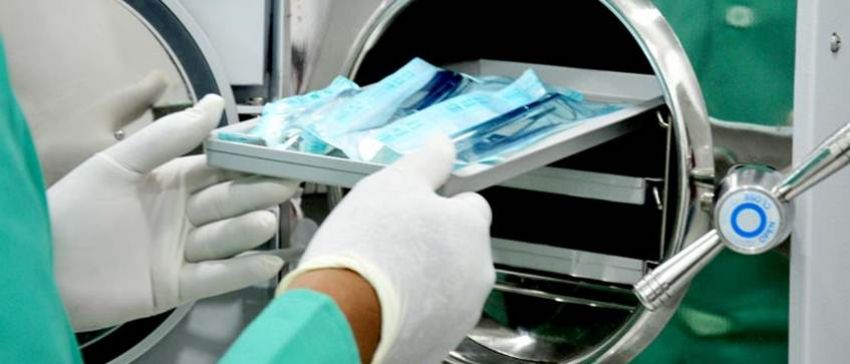
Les principes de base de l'utilisation de la NIMP incluent:
- il est recommandé de traiter tous les équipements, dispositifs et articles de soins des patients après une utilisation répétée conformément aux instructions du fabricant;
- il est important d'utiliser uniquement des dispositifs rechargeables autorisés par le système de santé;
- Avant d'acheter un grand nombre d'appareils, il est important de vous assurer qu'ils sont accompagnés des instructions du fabricant.
- Ne pas traiter à nouveau les instruments médicaux après la première utilisation.
Le traitement des outils comprend les processus suivants: désinfection, nettoyage, séchage, conditionnement, stérilisation et stockage adéquat. Chaque étape décrite est très importante pour la prévention des foyers d’infection en clinique.
Désinfection - sélection scientifiquement rationnelle de méthodes, d’outils et de techniques pour la destruction d’agents pathogènes et d’organismes marqués de manière conditionnelle dans l’environnement. La désinfection est une extermination partielle et sélective d'agents pathogènes potentiels. Cette procédure aide à prévenir la transmission d'agents pathogènes provenant de sources de dommages aux patients en bonne santé. Une désinfection complète et appropriée implique le plus souvent l'élimination complète de tous les contaminants et bactéries des instruments, à l'exclusion du nombre minimum de spores bactériennes.
La désinfection et la stérilisation sont effectuées conformément aux normes sanitaires et aux normes de l'État. Les principales méthodes de désinfection sont l'exposition à des appareils et outils contenant des composants chimiques et à haute température. Le choix de la méthode de désinfection sera déterminé en fonction des propriétés de l'agent pathogène, de l'élément en cours de traitement, ainsi que des coûts financiers de sa mise en œuvre.
La méthode de nettoyage physique utilise une désinfection mécanique et thermique des agents d’énergie radiante et des radiations radioactives. Pendant la stérilisation, les sources de chaleur suivantes peuvent être utilisées: feu, liquide, air à haute température humide ou sec, vapeur. La mort de microorganismes dangereux lorsqu’ils sont exposés à des méthodes physiques est le résultat de la coagulation des protéines.
